| |
|
|
 |
Antidepressivi aumentano rischio di ictus e di morte? |
 |
 |
Inserito il 14 gennaio 2010 da admin. - psichiatria_psicologia - segnala a:    
 Secondo lo studio prospettico WHI l'uso degli antidepressivi è associato ad un aumento della mortalità totale e quello degli SSRI ad un aumento del rischio di ictus. Ma è consigliabile cautela nell'interpretare questi dati per possibili fattori confondenti.
Secondo lo studio prospettico WHI l'uso degli antidepressivi è associato ad un aumento della mortalità totale e quello degli SSRI ad un aumento del rischio di ictus. Ma è consigliabile cautela nell'interpretare questi dati per possibili fattori confondenti.
Gli antidepressivi sono farmaci ampiamente prescritti, ma mentre la depressione è un fattore di rischio indipendente per morbilità e mortalità cardiovascolare, gli effetti delluso di antidepressivi su questi esiti è meno chiaro Gli antidepressivi triciclici (TCA) sono ormai divenuti di seconda scelta, in parte per il loro potenziale effetto cardiotossico. Gli inibitori selettivi della ricaptazione della serotonina (SSRI) hanno soppiantato i TCA come prima linea di trattamento, in parte perché sono più sicuri in overdose. Inoltre, per leffetto antiaggregante piastrinico della serotonina, il blocco della ricaptazione della serotonina e la secondaria deplezione della serotonina piastrinica con luso degli SSRI potrebbe avere un effetto protettivo nei confronti degli eventi ischemici cardiovascolari.
A questo proposito, studi osservazionali sui rischi degli antidepressivi hanno dato risultati contrastanti. Si conosce poco sulla sicurezza degli antidepressivi nelle donne anziane, un gruppo ad aumentato rischio sia di depressione sia di malattia cardiovascolare.
Sulla base di queste premesse, gli autori hanno esaminato l associazione prospettica tra luso di antidepressivi e morbilità e mortalità cardiovascolare in unampia coorte di donne in post menopausa che hanno partecipato allo studio Womens Health Initiative (WHI).
METODI
Il WHI consiste di 3 trials clinici sovrapposti (CTs) e di uno studio osservazionale longitudinale di coorte (OS) condotti in 40 centri clinici negli USA con lo scopo di investigare i fattori di rischio per ciascuna malattia cronica in 161.608 donne in postmenopausa di età dai 50 ai 79 anni. Le donne sono state arruolate dal 1993 al 1998 e osservate per eventi incidenti. La prima visita di follow-up per le donne arruolate nello studio osservazionale longitudinale di coorte era a tre anni; per le donne arruolate in 1 dei 3 trials clinici la prima visita era a 1 anno dalla partenza. Sono state incluse nellanalisi le donne che non assumevano antidepressivi allentrata nello studio e quelle che avevano ricevuto almeno una visita di follow-up (N=136.293). Di queste, 74.324 erano nello studio OS e 61.969 erano in un CT. Sono state paragonate la morbilità e la mortalità per tutte le cause delle donne che iniziavano il trattamento antidepressivo (5496 donne) con le stesse caratteristiche per le donne che non assumevano antidepressivi al follow-up (media del follow-up 5.9 anni). Per ridurre potenziali confondenti, i ricercatori hanno ottenuto uno score di propensione (propensity score) da un modello di regressione logistica (vedi box di approfondimento).
RISULTATI
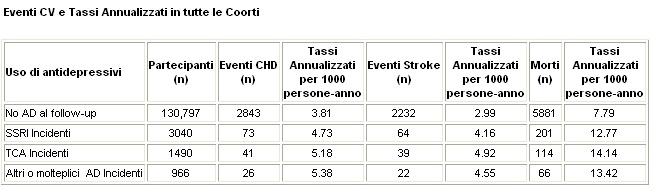
Luso di antidepressivi non è risultato associato con malattia coronarica (CHD).
Luso di inibitori selettivi del reuptake della serotonina (SSRI) è risultato associato con lincremento del rischio di stroke (hazard ratio [HR],1.45, [95% CI, 1.08-1.97]) e mortalità per tutte le cause (HR,1.32 [95% CI, 1.10-1.59]).
I tassi annualizzati per 1000 persone-anno di stroke con il non uso e con luso di SSRI sono risultati di 2.99 e 4.16, rispettivamente, ed i tassi di mortalità di 7.79 e di 12.77. Luso di antidepressivi triciclici (TCA) è parimenti risultato associato con un aumentato rischio di mortalità per tutte le cause (HR,1.67 [95% CI, 1.33-2.09]; i tassi annualizzati, 14.14 morti per 1000 persone-anno). Non vi era differenza statisticamente significativa tra uso di SSRI ed uso di TCA nel rischio di ciascun esito.
Nelle analisi relative al tipo di stroke, luso di SSRI era associato a stroke emorragico (HR, 2.12 [95% CI, 1.10-4.07]) e stroke fatale (HR, 2.10 [95% CI, 1.15-3.81]), mentre il rischio di stroke ischemico con luso di SSRI non raggiungeva la significatività statistica (HR, 1.21; 95% CI, 0.80 - 1.83). Di contro sia gli SSRI che i TCA sono risultati associati con un rischio aumentato di tutti gli stroke fatali (HR, 2.10; 95% CI, 1.15 - 3.81; e HR, 2.56; 95% CI, 1.26 - 5.26 rispettivamente).
CONCLUSIONI DEGLI AUTORI
Tra donne in postmenopausa, luso di antidepressivi è associato con un aumentato rischio di mortalità per tutte le cause e, per le donne che usano SSRI, di stroke (in particolare di stroke emorragico).
Questo è lo studio più ampio di associazione tra uso di antidepressivi e morbilità e mortalità cardiovascolare tra donne anziane.
A paragone con donne che non usano antidepressivi, quelle che usano SSRI hanno un rischio relativo aumentato del 45% di incidenza di stroke ed un rischio relativo aumentato del 32% di morte in modelli stratificati sulla propensione ed aggiustati per covariate multiple.
Il rischio di morte è risultato aumentato in maniera simile tra le donne che usavano TCA. Non si è osservata nessuna differenza significativa di rischio tra le donne che usavano SSRI e quelle che usavano TCA, il che suggerisce che tra le donne i cui sintomi erano ritenuti tali da richiedere un trattamento, nessuna classe di antidepressivi era associata con un rischio maggiore.
In accordo con precedenti evidenze per le quali gli SSRI potevano aumentare il rischio di sanguinamento per i loro effetti antiaggreganti piastrinici, si è osservato un rischio significativamente aumentato di stroke emorragico tra le donne che usavano SSRI a paragone con quelle che non li usavano, sebbene i rischi assoluti fossero piccoli.
Una questione chiave è se lassociazione tra uso di antidepressivi e morbilità e mortalità CV sia veramente correlata all esposizione a farmaco o a differenze sottostanti dovute ad altri fattori di rischio, inclusa la depressione, tra i gruppi esposti.
Questi risultati devono essere pesati e bilanciati rispetto alla qualità di vita ed ai rischi dimostrati di malattia e di mortalità cardiovascolare associati alla depressione non trattata.
BIAS AMMESSI DAGLI AUTORI
Questo era uno studio osservazionale e non un trial randomizzato sulluso di antidepressivi.
Le analisi di esiti multipli seguite da analisi post hoc di sottotipi di stroke possono aver corso il rischio di errore del tipo I.
I dati disponibili non hanno permesso di determinare i dosaggi precisi o laderenza alla terapia.
Lesposizione (nuovo uso di antidepressivi) è stata valutata alla prima visita di follow-up pertanto è possibile che individui trattati soltanto tra il momento iniziale e il primo follow-up siano stati classificati come non esposti, il che potrebbe rendere non significativi gli effetti osservati stimati, rendendo i risultati più incerti.
La definizione di esposizione non comprende il nuovo uso di antidepressivi dopo linizio del follow-up (non si poteva trattare luso di antidepressivi come una variabile tempo-dipendente in uno studio combinato di coorte, perché nella coorte del WHI luso di antidepressivi era misurato soltanto allinizio e al primo follow-up).
Lo screening di depressione usato è stato dimostrato costituire un predittore di morbilità e mortalità cardiovascolare, esso potrebbe essere meno sensibile o specifico di una diagnosi clinica di depressione.
Se il rischio aumentato osservato è attribuibile a residuali sintomi depressivi confondenti , i risultati suggeriscono che il trattamento antidepressivo non neutralizza leffetto della depressione sullo stroke e sulla mortalità nelle donne in post menopausa. L interpretazione e le implicazioni dei risultati deve essere inserita nel contesto della natura osservazionale di queste analisi, dell imperfetta misurazione della depressione e dei noti rischi associati alla depressione.
Questo campione comprende prevalentemente donne bianche anziane e le inferenze su altre popolazioni devono essere estratte con cautela.
Riferimento bibliografico
Smoller JW et al. Antidepressant Use and Risk of Incident Cardiovascular Morbidity and Mortality Among Postmenopausal Women in the Women's Health Initiative Study. Arch Inter Med 2009 14/28 Dec; 169:2128.2139.
Commento di Alessandro Battaggia
Questo studio osservazionale su 136293 donne in menopausa appartenenti al campione WHI ha dimostrato che la terapia antidepressiva non è associata ad un maggior rischio di CHD. Tuttavia la terapia con SSRI è risultata significativamente associata ad un maggior rischio di Stroke e di morte per ogni causa e la terapia con triciclici è risultata associata ad un maggior rischio di morte per ogni causa.
Gli autori hanno utilizzato tecniche raffinate di analisi, che tuttavia non hanno potuto escludere con ragionevole sicurezza l influenza di fattori confondenti e dubbi interpretativi legati ad intrinseche debolezze dell impianto dello studio
I problemi principali sono:
1) Gli autori hanno aggiustato in primo luogo il "confounding by indication" inserendo nelle loro analisi come covariata la diagnosi di depressione
Tuttavia questa condizione può essere stata misclassificata, con probabilità non trascurabile di aver utilizzato molti "falsi positivi" (il potere predittivo del test si può calcolare applicando varie ipotesi di probabilità pre-test di malattia ai valori di specificità e di sensibilità dello strumento diagnostico utilizzato ; per ragioni di spazio questi calcoli vengono omessi ma sono a disposizione richiesta)
2) Gli autori hanno aggiustato il "confounding by indication utilizzando anche il calcolo di un propensity score (vedi box), che esprime di fatto la probabilità di ciascun paziente di essere stato trattato con antidepressivi in rapporto a un mix di variabili importanti nel condizionare di solito la prescrizione di queste terapie.
Le conclusioni dello studio sono basate essenzialmente sui modelli statistici che prevedevano questo aggiustamento. Il calcolo del propensity score avrebbe potuto ovviare anche ad un altro importante limite della ricerca (vedi punto 4) ossia alla possibilità di una sottovalutazione dell esposizione. In realtà il propensity score ha rivelato un potere discriminante (= capacità di individuare i pazienti caratterizzati da alta o altissima probabilità di essere stati assegnati ad antidepressivi) abbastanza mediocre (statistica C= 0.72) e ciò potrebbe aver inficiato l efficacia dell aggiustamento stesso.
3) Mancato aggiustamento per confronti multipli dell errore di tipo I complessivo con conseguente elevata probabilità di risultati dovuti al caso anche in presenza di significatività statistica di singoli confronti a livello nominale.
4) Errata quantificazione dell' esposizione
In primis, l'esposizione del paziente al trattamento antidepressivo è stata inserita nei modelli statistici solo come caratteristica basale (=presenza o meno del trattamento all inizio del follow-up).
Non è pertanto possibile conoscere quanti pazienti siano stati trattati con antidepressivi prima del tempo zero o dopo il tempo zero (l errore associato risulterebbe però in una stima conservativa degli eventuali effetti indesiderati del trattamento perché i non esposti perché non individuati finirebbero nel braccio di controllo).
In seconda istanza non è stata valutata la compliance al trattamento, e questo è un problema sicuramente grave.
E noto che qualsiasi terapia farmacologica cronica è accompagnata da livelli di compliance bassi e, cosa altrettanto importante, che la compliance è molto variabile nel tempo. Il confronto delle funzioni di hazard delle curve che esprimono landamento temporale di outcome cardiovascolari dovrebbe pertanto considerare non solo la presenza o meno dell esposizione al trattamento al tempo zero, ma anche le variazioni dei livelli di esposizione osservati durante il follow-up. In altri termini, lesposizione al farmaco antidepressvo avrebbe dovuto essere inserita nel modello di Cox come covariata "time-dependent".
I messaggi di questo studio sono inquietanti, ma dovrebbero essere confemati in modelli osservazionali più solidi (con minor rischio cioè di misclassificazione dell esposizione e del confondente).
L assoluta necessità di trovare una risposta definitiva al quesito sollevato dallo studio di Smoller è rappresentata dagli inquietanti dati della tabella seguente (che esprimono peraltro analisi NON aggiustate)
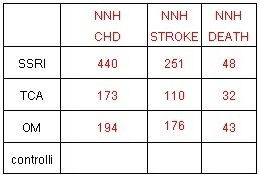
Senza considerare gli intervalli di confidenza e la significatività statistica delle stime per le considerazioni già formulate a proposito del "familywise alpha error" associato allanalisi gli NNH per i singoli trattamenti studiati risultano oltremodo preoccupanti.
Da questi dati crudi (e pertanto con tutti i limiti di questa tabella, che viene usata solo a scopo indicativo) emerge, ad esempio, che il trattamento con antidepressivi potrebbbe indurre mediamente un decesso in 5.9 anni ogni 48 donne trattate con SSRI, ogni 32 donne trattate con TCA e ogni 43 donne trattate con OM.
L' editoriale di O' Connor e di Fiuzat invita a considerare l' organizzazione di altre esperienze di ricerca (trial su larga scala) condotti su pazienti con problemi cardiovascolari trattati con antidepressivi in cui si coinsideri l' efficacia del trattamento su outcome cardiovascolari e mortalità.
Su tale proposta incombono dubbi etici legati proprio alla conoscenza dei risultati dello studio in questione. Appare praticabile invece uno studio osservazionale disegnato in modo idoneo a rispondere ai quesiti lasciati dallo studio di Smoller et al.
Commento di Renato Rossi
Quello di Smoller e coll. non è il solo studio che documenta un'associazione tra uso di antidepressivi ed aumento della mortalità totale e degli eventi cardiovascolari. In uno studio italiano coordinato dall'Istituto Mario Negri, sempre di tipo osservazionale, su quasi 300.000 soggetti senza patologia cardiovascolare nota (età media circa 49 anni) si è visto che l'esposizione nei 12 mesi precedenti a farmaci antidepressivi risultava associata ad un aumento della mortalità totale (HR 1,88; 1,33-2,66) e ad un aumento della prescrizione di farmaci cardiovascolari. Tuttavia gli autori ammettono il limite maggiore del loro studio, e cioè l'impossibilità di definire se l'associazione trovata sia dovuta alla patologia depressiva stessa oppure all'uso degli antidepressivi [1].
Questa considerazione è molto importante in quanto sono numerosi ormai i contributi presenti in letteratura che hanno documentato come la depressione sia un fattore di rischio per patologie di tipo cardiovascolare. Questo dipende probabilmente da una serie di fattori e probabilmente importanti sono quelli di tipo comportamentale come l'inattività fisica [2]. Sempre fattori legati allo stile di vita sembrano spiegare l'associazione, peraltro modesta, tra depressione e diabete [3].
Per quanto sofisticate possano essere le metodiche con le quali si può cercare di correggere questi fattori confondenti, il dubbio rimane comunque.
Va considerato inoltre che i dati sull'uso di antidepressivi e mortalità totale non sono univoci.
Per esempio in un altro studio recente finlandese [4] su oltre 250.000 soggetti, con un follow up di quasi 3 anni, si è visto che l'uso corrente di antidepressivi risultava associato ad una diminuzione della mortalità da tutte le cause. In un altro studio randomizzato e controllato su oltre 1.200 pazienti afferenti a primary care practices americane [5] si è osservato che il trattamento della depressione maggiore con un programma di cura intensivo basato su un algoritmo riduceva il rischio di morte del 45% rispetto al trattamento standard. La riduzione della mortalità riguardava essenzialmente i decessi da neoplasia, un effetto del trattamento intensivo che gli autori non sono riusciti a spiegare.
In definitiva: il dato rilevato da Smoller e coll. va considerato con attenzione, però occorre cautela nella sua interpretazione in quanto è difficile affermare con sicurezza quale possa essere la responsabilità della patologia depressiva e quale quella dell'uso degli antidepressivi.
Per il medico pratico il messaggio "take away" ci sembra questo: nei pazienti in cui è necessario instaurare un trattamento antidepressivo valutare e trattare con rigore tutti i fattori di rischio cardiovascolari presenti. Nei cardiopatici che debbono assumere un antidepressivo è preferibile un SSRI [6].
Commento di Patrizia Iaccarino
Nell introduzione al presente lavoro gli autori scrivono: Gli antidepressivi sono tra i farmaci più ampiamente prescritti negli Stati Uniti. Dal 2001 al 2003, più del 10% dei partecipanti allo studio basato-su-popolazione National Comorbidity SurveyReplication era trattato con antidepressivi, e la percentuale era più alta tra le donne e le persone anziane. Questa prevalenza rappresenta un incremento di più di 5 volte rispetto al periodo 1990-1992 ed è particolarmente pronunciato tra individui con depressione meno severa. Trend simili sono stati osservati anche nei paesi Europei. E in Italia? Possiamo leggere dal rapporto Osmed 2008:
A livello territoriale, tra i sottogruppi del SNC il primo posto a pari merito per spesa ed il primo e secondo posto per consumi è occupato, analogamente al 2007, rispettivamente dagli antidepressivi SSRI ( spesa pro capite 4,8 euro; 25,9 DDD/1000 abitanti die ) e dagli antiepilettici (spesa pro capite 4,8 euro; 9,3 DDD/1000 abitanti die). Se si confronta landamento della prescrizione territoriale dal 2000 al 2008, i consumi di antidepressivi sono in netto aumento ( da 8,2 a 33,5 DDD/1000 abitanti die ) con gli SSRI sempre in testa alle prescrizioni ( 25,9 DDD/1000 abitanti die nel 2008 ). Nellambito dei farmaci del SNC compaiono in terza posizione gli altri tipi di antidepressivi, che registrano rispetto al 2007 un aumento del +18,1% di spesa e del +13,9% delle dosi prescritte, con un effetto mix del +2,9% nonostante i prezzi siano pressoché rimasti invariati ( +0,8% ), e ciò indica un incremento dei consumi di molecole più costose. È inoltre evidente, nellambito degli antidepressivi, la tendenza a non aumentare la prescrizione di farmaci equivalenti ( -0,3% ) e viceversa ad aumentare la prescrizione di farmaci coperti da brevetto ( +15,6% ).
Sicuramente la depressione sta diventando una patologia del nostro tempo alla quale non si riesce a porre rimedio con interventi preventivi a livello sociale, per cui tutto viene demandato alle cure mediche e, quindi, ai farmaci. In considerazione del fatto che spesso tali farmaci vengono usati anche, ma forse soprattutto, nelle depressioni meno gravi, si ritiene utile rammentare che uno dei doveri dei medici nei confronti dei pazienti è quello del primum non nocere. Pertanto, in particolare a livello individuale, è importante operare una saggia e attenta valutazione del rapporto beneficio/rischio di qualunque terapia.
Le valutazioni del presente studio pongono appunto laccento sul fatto che luso di antidepressivi potrebbe avere conseguenze negative (quantomeno in questo particolare spettro demografico) e che questi rischi dovrebbero essere sempre ben valutati e pesati rispetto ai potenziali benefici del trattare la depressione.
Nonostante le leali ammissioni degli autori circa le limitazioni e i potenziali confondenti di questo studio, cè ancora da sottolineare (come sostenuto nelleditoriale di accompagnamento) che forse laspetto più difficile di questo trial risiede nel fatto che, come altri autori hanno dimostrato, i pazienti che hanno probabilità di essere trattati con antidepressivi hanno anche fattori di rischio addizionali per morbilità e mortalità cardiovascolare che sono difficili da controllare.
Sarebbe utile un trial su ampia scala di terapia antidepressiva in pazienti con malattia cardiovascolare per valutare linfluenza di questa terapia sugli esiti cardiovascolari quali la qualità di vita cardiovascolare, gli eventi non fatali cardiovascolari e la mortalità. Finchè non si farà questo, viene sostenuto nelleditoriale: Siamo abbandonati di fronte al dilemma se è nato prima luovo o la gallina
Commento di Luca Puccetti
Oltre alle considerazioni già brillantemente esposte da Alessandro Battaggia, Renato Rossi e Patrizia Iaccarino, i problemi principali sono che al tempo basale i due gruppi studiati erano assai diversi tra loro ed inoltre non si può escludere che la depressione possa essere associata a fattori che, per quanto siano stati gli sforzi fatti e per quanto sofisticata sia stata la metodologia applicata (che presenta comunque qualche problema), non siano stati identificati e/o corretti. Ad esempio uno dei principali fattori correlato con la depressione è l'uso di alcool che è notoriamente è anche un fattore di rischio per emorragia cerebrale.
Box di approfondimento metodologico sul propensity score usato nello studio
Lattribuzione o meno da parte dei medici di una terapia ad un paziente può essere condizionata anche da situazioni non strettamente associate alla diagnosi in se. Linfluenza di queste situazioni sulla probabilità o meno di ricevere un trattamento può essere analizzata in sofisticati modelli statistici che portano al calcolo di un propensity score. Il propensity score è definito in tal caso da un exposure score, che, a sua volta, rappresenta la probabilità condizionale di ricevere il trattamento antidepressivo in base alla coesistenza di un mix di variabili considerate importanti nell'influenzare lassegnazione del trattamento stesso. Il calcolo del propensity score è stato eseguito dagli autori per ogni singolo paziente attraverso un modello di regressione logistica il cui outpout rappresentava la probabilità individuale di ricevere il trattamento in relazione ad un mix di 33 variabili (fattori demografici, fattori legati allo stile di vita, fattori di rischio cardiovascolare, copatologie) che definivano le condizioni di base considerate importanti nel condizionare questa probabilità.
La validità di questo approccio può essere definita statisticamente attraverso una analisi bayesiana. In pratica, si tratta di stabilire un cut-off di probabilità oltre il quale l'assegnazione al trattamento antidepressivo possa essere considerata "altamente probabile".
Gli autori riportano un valore pari a 0.72 della Statistica C che rappresenta l area sottesa da una curva ROC in un' analisi bayesiana in cui viene saggiato il potere discriminante del modello logistico utilizzato nel predire alla stessa stregua di un test diagnostico - "alta probabilità del trattamento antidepressivo". Dato che il valore minimo di un area sottesa da una curva ROC è 0.5 (=potere discriminante pari al 50%) mentre il valore massimo è 1.0 (=potere discriminante pari al 100%), il valore 0.72 riportato dagli autori indica appunto per il calcolo dell exposure score un potere discriminante "medio". Gli autori, una volta definita soddisfacente questa scelta, hanno poi applicato operativamente lexposure score in due diverse maniere.
La prima utilizzando il modello di Cox in analisi stratificate "by propensity deciles". Nel modello di Cox la stratificazione viene di solito utilizzata per le variabili che non possono essere inserite nel modello come covariate di aggiustamento per il mancato (accertato) rispetto del presupposto di proporzionalità dei rischi. Gli autori hanno utilizzato in questo caso per la stratificazione la distribuzione percentile in decili del propensity score calcolato per tutta la casistica.
In seconda istanza e in modo complementare hanno utilizzato in un' analisi finalizzata allo stesso scopo la tecnica del matching, appaiando cioè pazienti trattati e non trattati (con antidepressivi) per "propensity probability score".
Alessandro Battaggia
Referenze
1. Monte S et al. Antidepressants and cardiovascular outcomes in patients without known cardiovascolar risk. Eur J Clinpharmacol 2009; 65:1131-1138.
2. Whooley MA et al. Depressive Symptoms, Health Behaviors, and Risk of Cardiovascular Events in Patients With Coronary Heart Disease. JAMA. 2008 Nov 26;300:2379-2388.
JAMA. 2008 Jun 18;299:2751-2759.
3. Golden SH et al.Examining a Bidirectional Association Between Depressive Symptoms and Diabetes
JAMA. 2008 Jun 18;299:2751-2759.
4. Haukka J et al. Antidepressant use and mortality in Finland: a register-linkage study from a nationwide cohort. Eur J Clinpharmacol 2009; 65: 715-720.
5. Gallo JJ et al. The Effect of a Primary Care PracticeBased Depression Intervention on Mortality in Older Adults. A Randomized Trial. Ann Intern Med 2007 May 15; 146:689-698.
6. Drug and therapeutics Bulletin Ed. Italiana. Depressione, antidepressivi e cardiopatia. Vol. 46 aprile 2008, pagg. 29-32.
7) Christopher OConnor and Mona Fiuzat : Antidepressant Use, Depression, and Poor Cardiovascular Outcomes: The Chicken or the Egg?
Arch Intern Med. 2009;169(22):2140-2141
|
 |
 |
Letto : 6806 | Torna indietro |  | |  | | 
|
 |
 |
 |
 |
|
|
|


